Ученым создали плазмиду с высокой скоростью конъюгации, которая за два часа передается к 96 процентам целевых бактерий и приводит к гибели патогенные штаммы в кишечнике мыши. В нее встроен комплекс CRISPR/Cas9, который распознает целевой ген и разрезает хромосому клетки.
Новая плазмида передается в два раза быстрее дикого типа, который использовали ранее. Исследование опубликовано в Molecular Systems Biology.
Многие энтеробактерии, например Escherichia coli, Klebsiella pneumoniae, Shigella sp. и Salmonella sp., могут быстро накапливать гены устойчивости к антибиотикам. Поскольку некоторые из них вызывают смертельные инфекции, ученые ищут альтернативные способы лечения, не включающие антибиотики. Один из таких способов — транспортировка системы CRISPR/Cas9 в целевую клетку для разрезания двухцепочечной ДНК, что приводит к гибели бактерии. Для доставки этой системы используют бактериофагов или клетки других бактерий. Бактериофаги действительно быстро и точно доставляют CRISPR/Cas9, но их селективность снижает быстрая мутация рецепторов фагов на поверхности клеток, а условия окружающей среды в кишечнике (в частности, кислотность и активность ферментов) ухудшают их эффективность. Адаптированные к кишечнику бактерии являются более устойчивыми и используют бактериальную конъюгацию для доставки CRISPR/Cas9 к клеткам-мишеням, но предыдущие эксперименты показывали низкую эффективность передачи плазмиды в кишечнике мышей.
Чтобы решить эту проблему, канадские ученые из Университета Шербрука под руководством Кевина Нила (Kevin Neil) разработали штамм кишечной палочки с более высокой эффективностью бактериальной конъюгации. Он содержит плазмиду TP114 с системой CRISPR/Cas9, нацеленной на ген cat, благодаря которой эффективен при лечении мышей от устойчивых к антибиотикам штаммов E. coli и Citrobacter rodentium. В предыдущем исследовании скрининг большинства использующихся плазмид показал, что TP114 наиболее эффективно передается соседним бактериям в микробиоте кишечника.
Для начала исследователи создали три штамма кишечной палочки: KN01, KN02, KN03. Все они устойчивы к стрептомицину, но у каждого есть индивидуальная резистентность к спектиномицину, хлорамфениколу и тетрациклину соответственно. Различия в устойчивости позволяли в процессе экспериментов фенотипировать этих бактерий. KN01 стали транспортерами плазмиды, KN02 — целевым штаммом, несущим этот ген, а KN03 — нецелевым штаммом (контролем).
Чтобы оценить эффективность конъюгации, все три штамма вводили в кишечник самок мышей (линия C57BL, в каждой группе по шесть особей). Через 36 часов после введения бактерий — доноров плазмиды количество целевого штамма в среднем снижалось на 98,6 процентов, подобные результаты были получены и при введении штамма — донора за 12 часов до целевого. А риботипирование всех микроорганизмов указало, что после обработки штаммом KN01, численность десяти высококонсервативных бактериальных групп не изменилась.
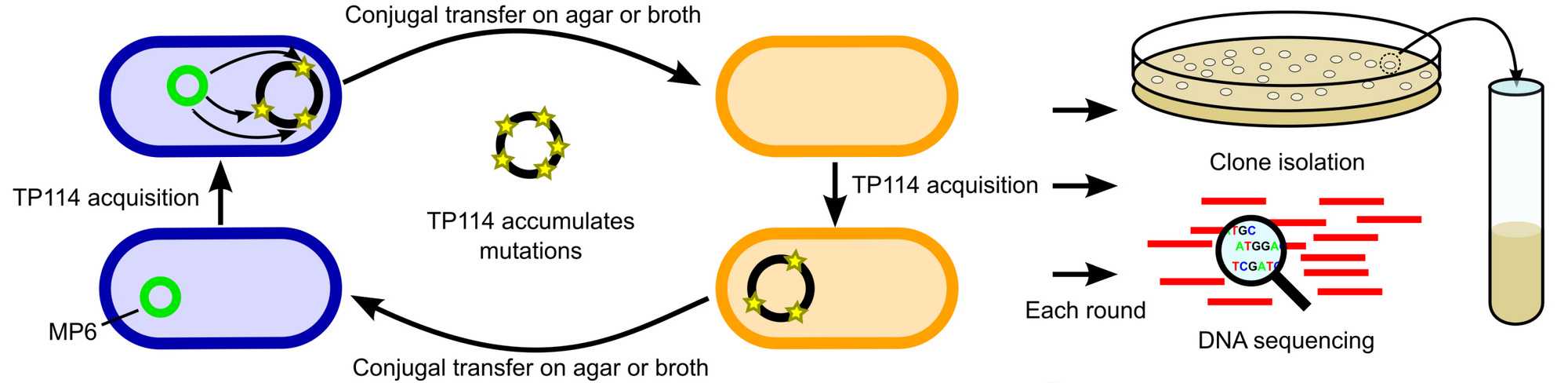
Для создания более эффективных вариантов плазмиды TP114 исследователи использовали ускоренную лабораторную эволюцию, а полученный мутант оказался в два раза эффективнее дикого типа. Эту же плазмиду авторы работы попробовали передать не кишечной палочке, а Citrobacter rodentium. Через два дня количество патогенных бактерий снизилось на 96 процентов.
Таким образом исследователи показали, что конъюгация бактерий — это очень точный способ передачи плазмиды: например, у сконструированной плазмиды скорость конъюгации увеличилась на три порядка по сравнению с диким типом. А высокая эффективность уничтожения целевого штамма в кишечнике мыши (до 96 процентов) указывает, что среда кишечника мало влияет на конъюгацию. Более того введенные бактерии никак не повлияли на микробиоту кишечника, уничтожая только целевой патоген. Авторы считают, что нацеливание системы на гены резистентности к антибиотикам могут быть не лучшим вариантом выбора целевого гена, так как они не всегда находятся в хромосомной ДНК. В будущем ученые предлагают использовать консервативные гены, например, рибосомных белков, для увеличения вероятности гибели целевых клеток.
Систему CRISPR/Cas9 уже давно пытаются использовать для лечения различных заболеваний: врождённых форм слепоты, болезни Альцгеймера у мышей. Также ученые модифицировали клетки Т-лимфоцитов для лечения рака.
Автор: Анастасия Сверкунова