Используя мощный магнитно-резонансный томограф, коллектив ученых установил, что по одному из режимов можно выяснить, будет ли прогрессировать болезнь на текущей терапии, насколько быстро и каковы долгосрочные перспективы лечения.
Исследователи пришли к выводу, что, возможно, придется создавать новые лекарственные препараты, поскольку не на все имеющиеся есть адекватный ответ, о чем и рассказали в журнале JAMA Neurology.
В современном мире живет около 2 миллионов человек с рассеянным склерозом (РС) – аутоиммунным демиелинизирующим заболеванием, при котором иммунная система атакует миелиновую оболочку отростков нейронов, ускоряющую проведение электрических импульсов. Это заболевание, увы, неизлечимо, но есть препараты, которые позволяют контролировать его течение и «гасить» активность иммунной системы по отношению к миелину. Однако, у части пациентов воспалительные «очаги» в мозге продолжают «тлеть» (хронические активные очаги) и иногда даже разрастаются несмотря на прием препаратов, с усугублением и клиническим симптомов.
Золотой стандарт для диагностики РС – это сочетание клинического обследования у невролога и данных магнитно-резонансной томографии. Причем, должны наблюдаться изменения со стороны вещества мозга как в определенных зонах, так и через определенное время (диссеминация в пространстве и во времени). Тем не менее рутинное сканирование не дает информации прямо здесь и сейчас о том, насколько форма заболевания у данного пациента будет агрессивной, а затем, при повторных исследованиях – какие очаги «потухли», а в каких сохраняется хронический воспалительный процесс. Пациенту назначают лечение и начинают наблюдение.
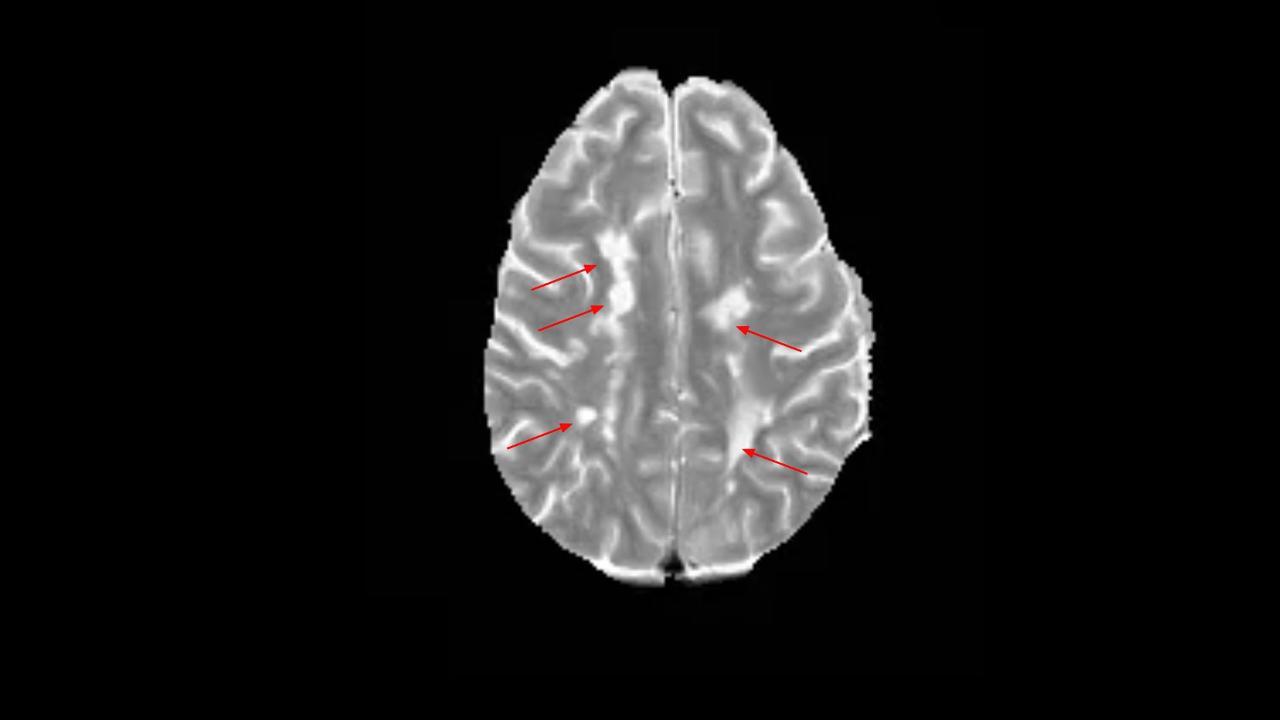
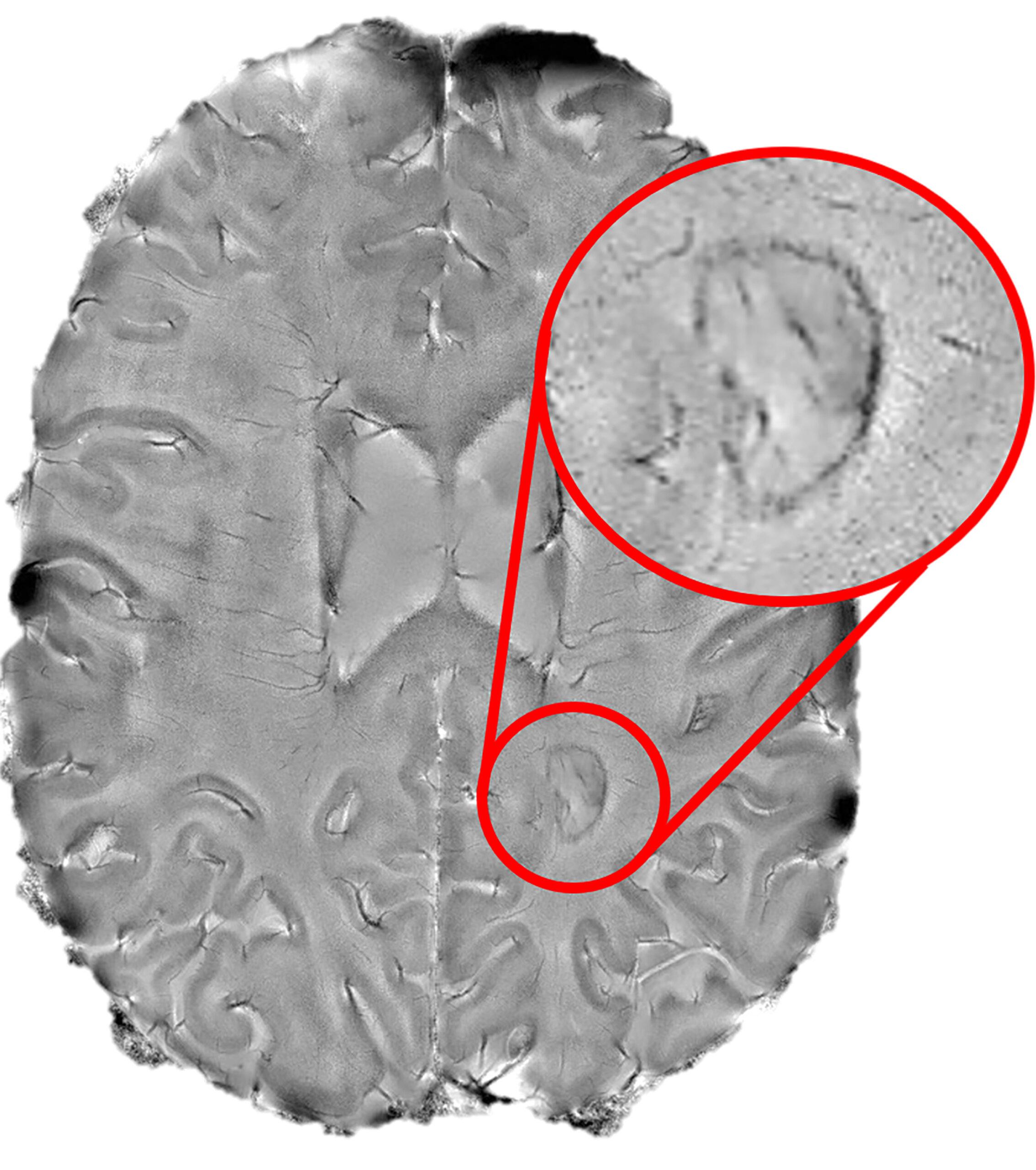
Исследователи Национального института неврологических расстройств и инсульта NIH под руководством старшего научного сотрудника, доктора Даниэля Райха (Daniel S. Reich) уже больше 10 лет занимаются проблемами прогрессирующих форм РС и, начиная с 2013 года, используют МРТ с индукцией магнитного поля 7 Тесла (обычная «клиническая» мощность томографов, допустимая в нашей стране – максимум 3 Тесла). Оказалось, что с его помощью в режимах, чувствительных к продуктам распада гемоглобина, железу, кальцию (Т2*или SWI), вокруг хронически активных очагов формируется темный ободок, которого нет вокруг «потухших» очагов.
Для того, чтобы это выяснить, команда провела сканирование мозга 192 пациентов с рассеянным склерозом, которые прошли исследование в Клиническом центре NIH. Они обнаружили, что, независимо от лечения, у 56 процентов пациентов имелось по крайней мере одно активное очаговое поражение. Дальнейший анализ показал, что всего у 44 процентов пациентов были повреждения без темного ободка, у 34 процентов наблюдалось от одного до трех очагов с ободком, и 22 процента имели четыре или более активных воспалительных очага.
Эти визуализационные данные объединили с клиническими и обнаружили, что люди с четырьмя или более активными очагами имели в 1,6 раза больший риск получить диагноз первично прогрессирующего рассеянного склероза. Кроме того, у этих пациентов раньше развивались двигательные и когнитивные нарушения (в более молодом возрасте). При чем, у них было сильнее разрушено белое вещество в различных отделах мозга.
Что же насчет длительных наблюдений? Результаты пациентов, чей мозг сканировали один раз в год в течение 10 лет или дольше, показали, что, как правило, очаги без ободка уменьшались, то есть регрессировали, а вот очаги с ободком либо увеличивались, либо в размере не менялись. Как показало гистологическое исследование при аутопсии (некоторые из пациентов за время наблюдения, к сожалению, умирали), там сохранялось активное воспаление.
«Мы обнаружили, что можно использовать МРТ, чтобы определять, какие пациенты склонны к более агрессивным формам рассеянного склероза. Чем больше хронических активных повреждений у пациента, тем больше шансов, что у них развивается именно этот тип РС. Мы надеемся, что наши результаты помогут проверить эффективность новых методов лечения агрессивных форм заболевания и уменьшить страдания пациентов», — комментируют авторы работы.
Текст: Анна Хоружая