Американские исследователи проанализировали одну из вариаций вируса SARS-CoV-2, распространенную в США и уже встречающуюся в других странах.
Они определили три ключевых особенности этого штамма, позволяющие ему в 2-3,5 раза снижать нейтрализующую способность антител людей, которые переболели Covid-19 или мРНК-вакцинами вроде препаратов производства Pfizer и BioNTech или Moderna.
Изучением родственных штаммов вируса SARS-CoV-2 B.1.427 и B.1.429 (штамм «эпсилон» по классификации Всемирной организации здравоохранения) занималась команда из лаборатории Дэвида Вислера (David Veesler’s lab) Департамента биохимии Университета штата Вашингтон в Сиэтле. На протяжении последних нескольких лет этот коллектив вместе с партнерами со всего мира всесторонне анализирует особенности возбудителей атипичной пневмонии (SARS). Так что у данной лаборатории накопилось немало опыта для определения самых важных изменений в подобных вирусах.
О результатах своей работы с «эпсилон-штаммом» коронавируса ученые сообщили в статье, которая опубликована на прошлой неделе в журнале Science.
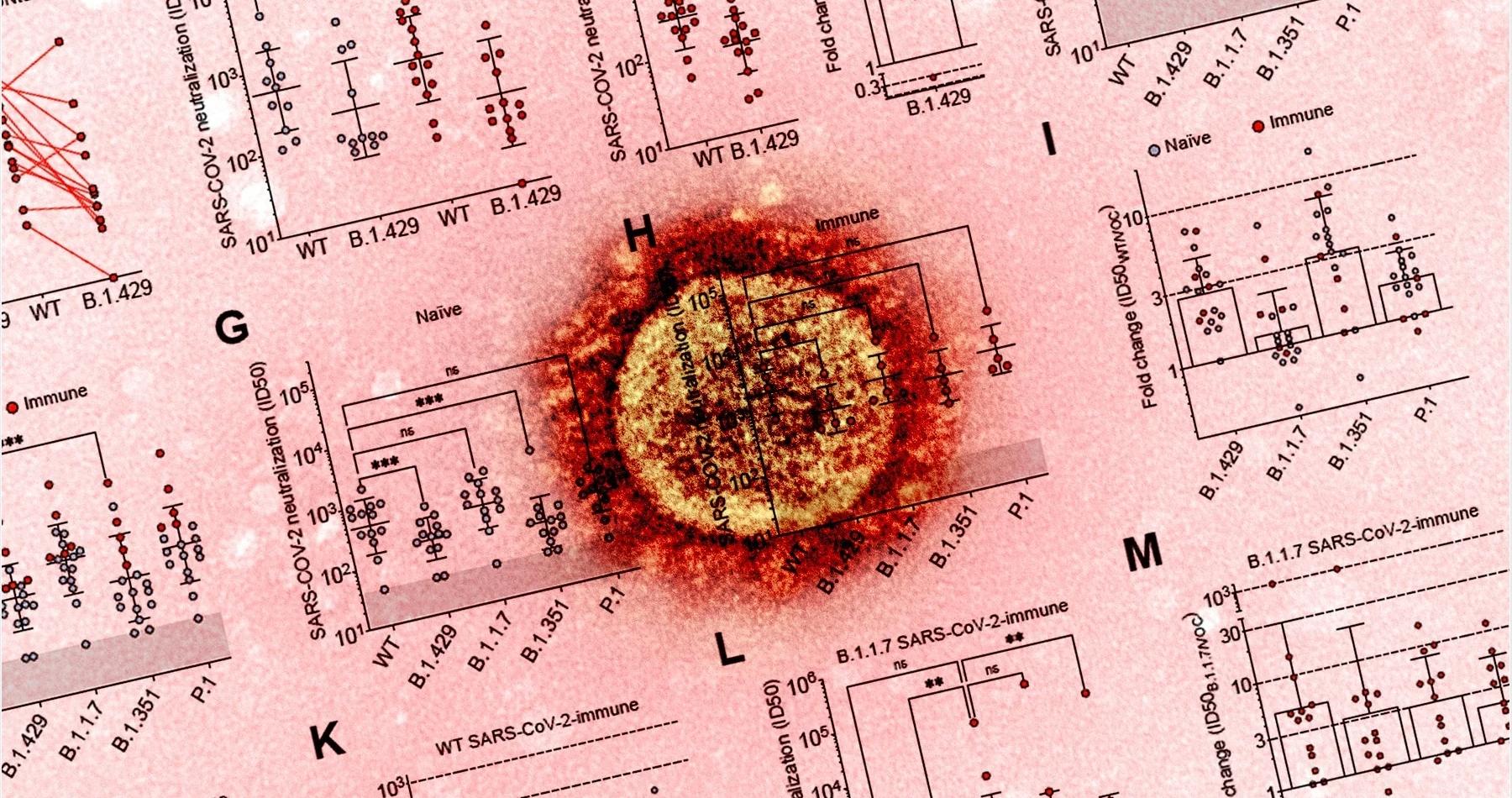
Главный вывод, к которому пришли американские вирусологи, сводится к тому, что эта разновидность SARS-CoV-2 использует «непрямую и необычную стратегию избегания нейтрализации антителами». Для начала ученые оценили эффективность моноклональных антител в плазме переболевших Covid-19 и вакцинированных против «эпсилон-штамма». Она оказалась в 2-3,5 раза ниже, чем против «изначального» варианта коронавируса, впервые зафиксированного в китайском Ухане. Чтобы понять, как «эпсилон» добивается таких результатов, пришлось буквально рассмотреть его со всех сторон — изучить вирионы при помощи криоэлектронной микроскопии и секвенировать их геном.
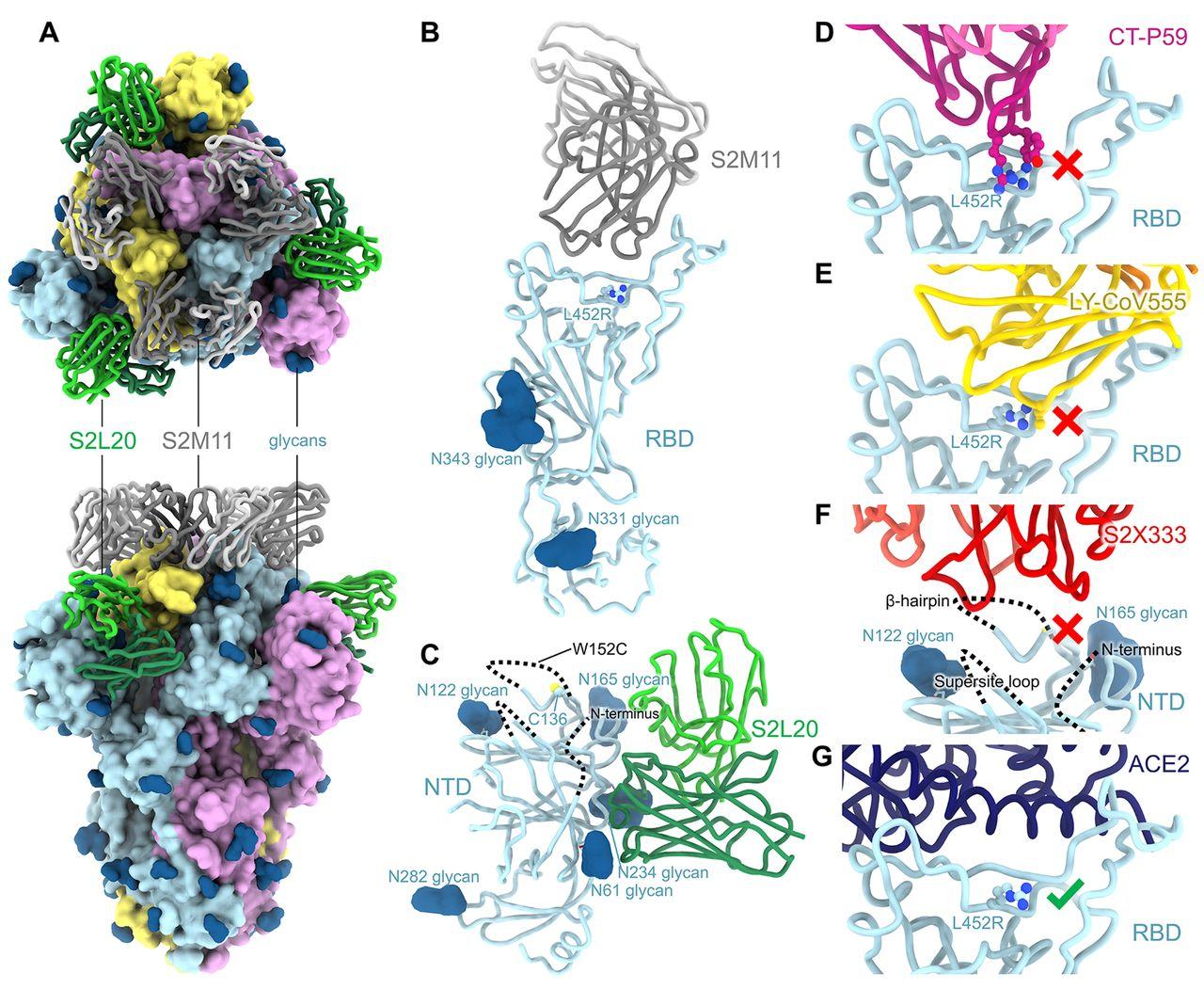
Ключевых мутаций у «эпсилон-штамма» ученые насчитали три. Первая привела к изменениям в расположении белков на рецептор-связывающем домене вириона (кончик «шипа»). Из-за этого 14 из 34 моноклональных антител, «специализирующихся» на этой части вируса, потеряли способность к ней прикрепляться. Еще два генетических отклонения от других штаммов обуславливают изменения в структуре амино-конца (N-terminal domain, аминогруппа, с которой начинается молекула белка) гликопротеина, образующего другую часть «шипа» коронавируса. Такое изменение строения вириона уже позволяет ему избегать все 10 специфических антител.
Появление предшественника «эпсилон-штамма» при помощи метода молекулярных часов датируется концом весны 2020-го. Точное время его возникновения неизвестно, но в течение лета прошлого года он окончательно оформился в разновидности B.1.427 и B.1.429. В настоящее время этот подвид SARS-CoV-2 получил широкое распространение в Северной Америке и встречается уже, как минимум в 34 странах.
Насколько это опасно
Несмотря на интересные и эффективные способы избегания иммунного ответа, «эпсилон-штамм» все же далеко не самая страшная напасть в рамках пандемии Covid-19. Его изучение, безусловно, поможет вирусологам лучше понимать механизмы устойчивости вирусов к вакцинам и разрабатывать более эффективные препараты. Но по заразности B.1.427 и B.1.429 лишь незначительно превосходит «уханьский» штамм — согласно данным Центров по контролю и профилактике заболеваний США (CDC) всего на 20%.
В довершение ко всему, двух-трехкратное падение активности плазмы крови переболевших и вакцинированных в отношении вируса — это еще не катастрофа. К счастью, иммунная система человека при обнаружении инфекции наращивает количество антител в сравнительно сжатые сроки. Это позволяет эффективно не развивать симптомы болезни и нейтрализовать возбудителя даже при падении активности в 7-9 раз. Однако когда этот порог снижается на порядок, возникают проблемы. Кроме того, организм каждого человека реагирует индивидуально и вырабатывает разное количество антител, так что любое снижение активности плазмы более чем в пять раз стоит расценивать, как тревожное.
Именно по этому параметру SARS-CoV-2 линии B.1.617 («каппа» и «дельта», «индийский штамм») представляет наибольшую опасность. Он не просто заразнее всех остальных распространенных вариантов коронавируса в 2-3 раза. Помимо этого, активность сыворотки крови вакцинированных людей к этому штамму снижена в 4,3-5,1 раза. Причем исследователи, обнаружившие этот факт проверяли плазму не только привитых мРНК-вакцинами, как сотрудники лаборатории Дэвида Вислера, но и получивших препараты на основе вирусных векторов (Oxford/AstraZeneca). Последние во многих случаях оказываются эффективнее, но все равно могут не обеспечить полную защиту от «дельта-штамма». Иными словами, заразиться «индийским» коронавирусом есть все шансы даже у привитых «Спутником V», вакцина лишь позволит не беспокоиться о тяжелом течении болезни и серьезных осложнениях.
Автор: Василий Парфенов