Пару месяцев назад вышел небольшой обзор в журнале Frontiers in Molecular Neuroscience о роли микроглии и инфильтрированных иммунных клеток в эпилептогенезе.
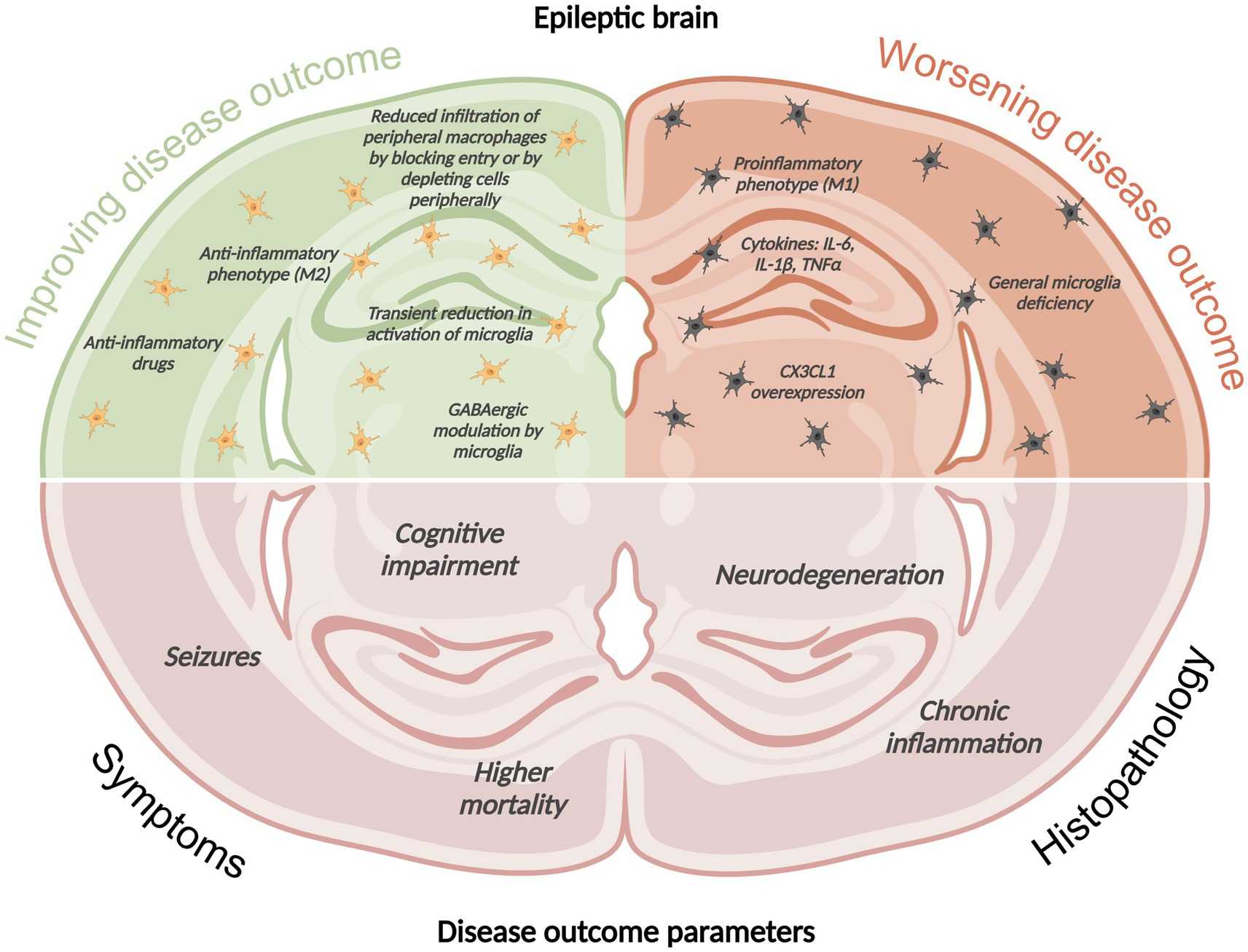
В этом обзоре описана роль резидентной микроглии и инфильтрированных имунных клеток на пациентах и животных моделях остро вызванных судорог и эпилепсии. Фагоциты поддерживают гомеостаз в здоровом мозге, и при повреждении они необходимы для восстановления тканей, привлечения других иммунных клеток и высвобождения цитокинов в качестве первой линии защиты. Однако, баланс между полезными и вредными последствиями их активация очень тонкий. Блокирование инфильтрации периферических макрофагов или их истощение может частично облегчить эпилептические приступы и предотвратить гибель нейронов в экспериментальных моделях эпилепсии. Однако снижение активности микроглии и резидентных макрофагов в головном мозге может усугубить более отложенные последствия эпилептических приступов. Понимание роли фагоцитов в эпилептогенезе может позволить найти новые биомаркеры для выявления пациентов с риском развития эпилепсии после инсульта или травмы, а также обеспечить новые терапевтические цели для лечения эпилепсии.
Судороги могут развиваться при аутоиммунных заболеваниях и инфекциях, но и при эпилепсии с иной этиологией обнаружена нейровоспалительная реакция, которая продолжается и в период между приступами, это показано как на тканях пациентов, так и на животных моделях эпилепсии. Также известно, что при эпилепсии (данные в основном по височной эпилепсии) в гиппокампе обнаруживается большое количество активированной и пролиферирующей микроглии. На микроглию же может влиять хемокин фракталкин (CX3CL1), экспрессия которого повышается в тканях головного мозга пациентов с эпилепсией и на животных моделях, через рецептор CXCR1 на поверхности микроглии. CXCL1 участвует во многих нейровоспалительных процессах за счет взаимодействий нейрон-микроглия, включая в том числе индуцированную клеточную смерть, т.е. может являться частью одного из механизмов нейродегенерации при эпилепсии.
Инфильтрированные («вызванные» из крови в мозг) макрофаги также могут оказывать влияние на развитие эпилепсии. Так называемое рекрутирование макрофагов в ЦНС (правда похоже на набор солдат-рекрутов из крестьян в царской России) индуцируется выделением провоспалительного белка-хемокина CCL2, главным образом, поврежденными нейронами. Как в посмертных образцах пациентов с эпилепсией, так и во во всех животных моделях эпилепсии наблюдался более высокий уровень CCL2 по сравнению с образцами здорового мозга, и было обнаружено значительно больше активированных макрофагов по всей паренхиме головного мозга, а не только вокруг кровеносных сосудов. Также их участие в развитие судорог подтверждают данные о синдроме фебрильной инфекционно-ассоциированной эпилепсии — когда инфекция приводит к развитию воспаления, привлечению периферических макрофагов в ЦНС, в результате чего развиваются спонтанные эпилептические приступы.
Существует множество доказательств того, что эпилептогенез, эпилепсия и судороги тесно связаны с воспалением в ЦНС, однако в этом нет четкой причинно-следственной связи: воспаление способствует судорогам, в то время как судороги также вызывают воспалительные реакции в головном мозге. Резидентная микроглия и инфильтрирующие макрофаги могут действовать как про-, так и антиэпилептогенно в зависимости от их фенотипа, характера активации, продолжительности исследуемой временной точки. В связи с этим для разработки эффективной терапии необходимо еще множество исследований, но уже известно, что оказывать влияние нужно на обе популяции клеток.
Текст: Анна Карань